뼈는 붙는데 이빨은 왜 안 자랄까? 치아 재생이 ‘꿈의 치료’였던 이유
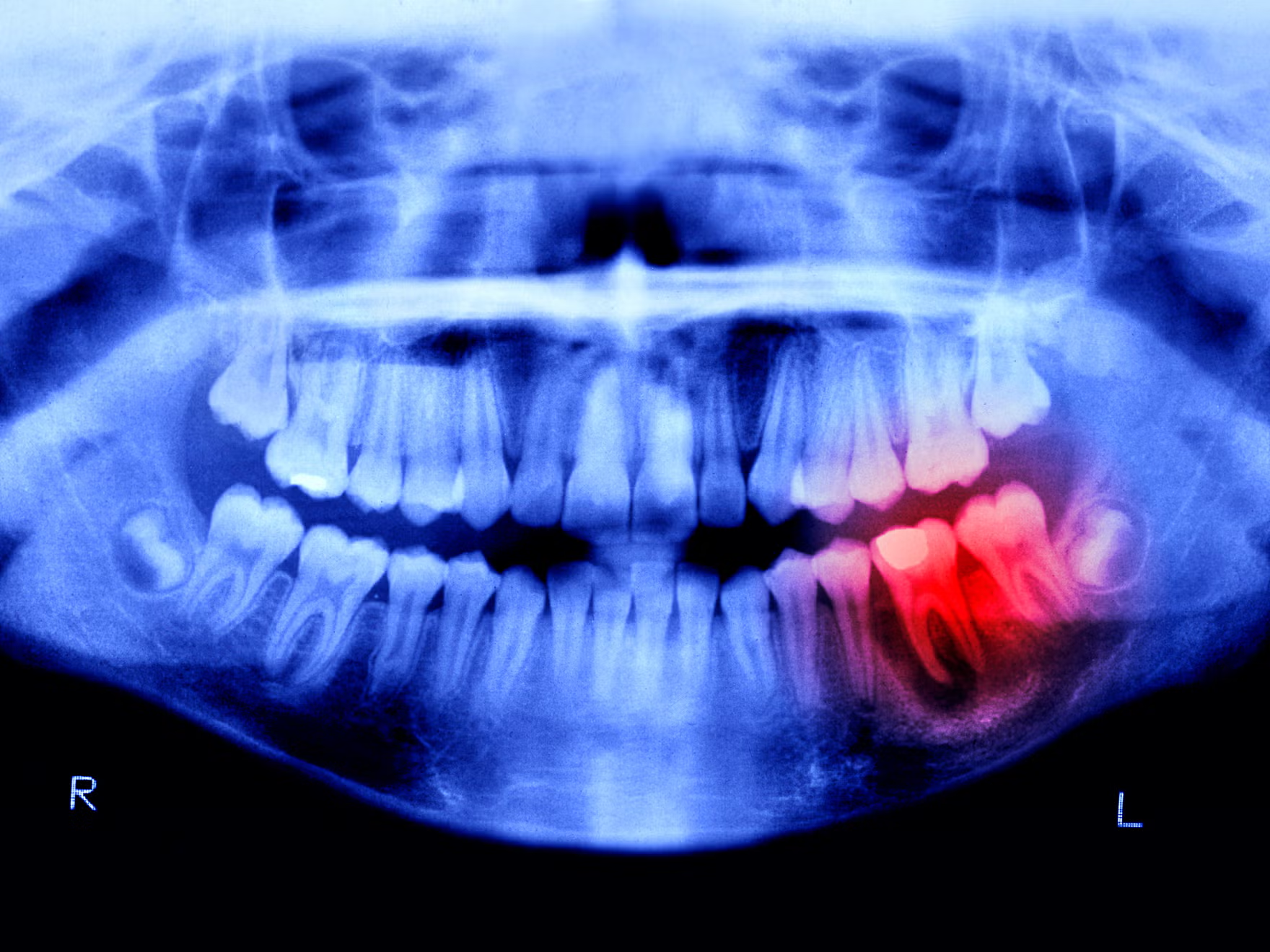
성인 사람의 몸에는 약 206개의 뼈가 있고, 부러지면 시간이 걸려도 어느 정도 스스로 재생·유합하는 능력이 있습니다. 반면 치아는 인체에서 가장 단단한 에나멜로 덮여 있지만, 한 번 깨지거나 빠지면 자연적으로 다시 자라는 경우는 사실상 없다고 여겨져 왔습니다.
이 때문에 충치·사고·선천적 결손 등으로 치아를 잃은 대부분의 사람은 다음과 같은 ‘대체재’에 의존해 왔습니다.
- 뼈에 금속 나사를 심는 임플란트
- 옆 치아를 깎아 연결하는 브리지
- 탈착식 부분·전체 틀니
이런 치료는 기능을 보충해 주지만, 어디까지나 “내 치아를 흉내 낸 인공 구조물”일 뿐, 뼈처럼 자연 치아 자체를 다시 자라게 하는 ‘근본 치료’는 존재하지 않았습니다. 일본 연구진이 개발 중인 치아 재생 약(tooth regrowth drug)은 바로 이 부분을 정면으로 겨냥한, 치의학계의 오랜 꿈 같은 프로젝트입니다.
열쇠는 USAG-1: 치아 싹을 막던 ‘브레이크 단백질’을 끄기
연구의 핵심 타깃은 USAG-1(Uterine Sensitization–Associated Gene-1)이라는 단백질입니다. 이 단백질은 BMP(뼈형성 단백질)와 Wnt 신호를 억제해, 원래 자라날 수 있었던 치아 싹(치배, tooth germ)의 성장을 막는 역할을 하는 것으로 알려져 있습니다.
교토대·키타노병원 연구진은 동물 실험을 통해 다음 사실을 확인했습니다.
- USAG-1을 유전자적으로 없애거나,
- USAG-1과 BMP의 상호작용을 차단하는 단일클론 항체(anti–USAG-1 antibody)를 투여하면,
선천적으로 치아가 적은 쥐·페럿 등에서 부족했던 치아가 회복되거나, 아예 ‘세 번째 세트’의 추가 치아가 자라난다는 것입니다.
특히 사람과 마찬가지로 젖니와 영구치 두 세트(diphyodont)를 가지는 페럿에서 추가 치아가 자란다는 점은, 인간에서도 숨겨진 ‘제3 치열’ 가능성을 깨울 수 있다는 강력한 힌트로 받아들여졌습니다.
연구진은 USAG-1이 BMP·Wnt 두 경로 모두와 상호작용하지만, BMP와의 결합만 선택적으로 끊어 주는 항체를 만들었을 때 치아 재생 효과와 안전성의 균형이 가장 좋다는 사실도 밝혔습니다. 이를 바탕으로 사람에게 투여할 수 있는 후보 약물이 설계됐고, 지금 진행 중인 임상시험의 주인공이 바로 이 USAG-1 억제 항체 기반 치아 재생 약입니다.
1상 임상시험: 치아 하나 이상 빠진 30~64세 남성 30명 대상으로 첫 시험
2024년 9월, 일본 오사카의 키타노병원과 교토대 등이 참여하는 세계 최초 치아 재생 약 인체 임상시험이 시작됐습니다.
1상(Phase 1) 시험의 개요는 다음과 같습니다.
- 기간: 약 11개월 (2024년 9월 시작)
- 대상: 30~64세 남성 30명, 각자 치아가 최소 1개 이상 결손된 사람
- 투여 방식: 항-USAG-1 항체 약물을 정맥주사(IV)로 단회 투여
- 목적:
- 안전성(전신 부작용, 면역 반응 등) 확인
- 치아 재생 신호(새 치배 형성·광학/영상 검사상 변화) 탐지
연구팀이 이 약을 사람에게 투여하는 데 자신감을 갖는 이유는, 기존 동물 실험에서 중대한 부작용이 보고되지 않았기 때문입니다. 물론 사람에게서도 면역계·뼈 형성·다른 장기에 미치는 영향을 상세히 관찰해야 하므로, 1상 단계에서는 무엇보다 “큰 부작용 없이 타깃 작용만 잘하는지”를 보는 데 주력합니다.
그다음 타깃은 2~7세 선천적 무치증 아동
연구진의 두 번째 단계는, 유전·발달 문제로 태어날 때부터 치아가 4개 이상 부족한(선천적 무치증·소치증) 2~7세 아동입니다.
- 이유 1: 이 아이들은 치아 싹 자체가 형성되지 않았거나 매우 부족해, 임플란트·틀니도 시기·성장 문제로 쉽지 않고 평생 심각한 저작·심미 문제를 안고 살아갈 가능성이 큽니다.
- 이유 2: 발달 단계에서 약물이 작용하면, 아직 잠재되어 있던 치배를 깨워 보다 자연스러운 형태·위치의 치아가 자라날 가능성이 있습니다.
1상에서 안전성이 확보되면, 이 소아 집단을 대상으로 용량·효능·장기 성장에 미치는 영향을 보는 추가 임상이 계획되어 있습니다. 여기서 실제로 새 치아가 자라고, 성장 과정에 악영향이 없다는 것이 입증된다면, 치아 재생 약은 일단 선천적 치아 결손 아동을 위한 혁신적 치료 옵션으로 자리잡을 가능성이 큽니다.
2030년 목표: “틀니·임플란트 말고, 이빨을 다시 키우는 선택지”
연구를 이끄는 다카하시 카츠 교수는 여러 매체와 인터뷰에서, 이번 프로그램의 최종 목표를 분명히 밝히고 있습니다.
즉, 지금은 임플란트·브리지·틀니가 유일한 선택지지만, 연구진이 꿈꾸는 미래 진료실에서는:
- “이 자리는 임플란트 vs 치아 재생 약 중 어떤 걸로 할까요?”
라는 대화가 오가는 전혀 다른 패러다임의 치과 진료가 펼쳐질 수 있다는 뜻입니다.
임플란트와 비교했을 때 기대되는 장점과 아직 모르는 점들
기대되는 장점
- 완전히 새로운 자연 치아 형성 가능성
- 뼈·잇몸과의 자연스러운 조화
- 반복 수술·보철 교체 부담 감소
아직 모르는 점들
- 자라난 치아의 품질·위치·형태
- 장기 안전성
- 재생 가능한 범위
“4년 뒤면 새 이빨?”에 대한 현실적인 기대치 조절
기사 제목처럼 “4년 안에 새 치아”라는 표현은 시간 감각상 2029년쯤을 가리키는데, 이는 임상·규제 절차가 모두 매우 순조롭게 진행될 때 가능한 낙관적 시나리오에 가깝습니다.
보다 현실적으로는:
- 2024–2025년: 성인 대상 1상에서 안전성·초기 효능 확인
- 그 이후 수년간: 소아·성인 다양한 집단에서 2·3상 임상, 장기 추적
- 2030년 전후:
따라서 당장 몇 년 안에 “치과에 가면 누구나 한 번 맞고 새 치아 얻는 시대”가 온다고 보기는 이르지만, 2030년대를 거치며 치과 치료 패턴이 크게 바뀔 수 있는 첫 관문이 열렸다고 보는 편이 더 정확합니다.
국내·개인 관점에서 지금 할 수 있는 준비
이 기술이 실제 우리에게 적용되기까지는 시간이 필요하지만, 지금 단계에서 생각해 볼 포인트는 있습니다.
- 선천적 무치증·소치증을 가진 가족·아이가 있다면, 앞으로 5~10년 사이 해외(특히 일본) 임상·상용화 동향을 꾸준히 살펴볼 필요가 있습니다.
- 임플란트·틀니를 고려 중인 성인이라면, 지금 치료를 미루라는 뜻은 아니지만, 향후 재치료·추가 결손 시점에 새로운 옵션이 생길 가능성을 염두에 둘 수 있습니다.
- 치과·의료계 종사자라면, USAG-1·BMP·Wnt와 치아 발생 관련 최신 연구를 따라가며, 향후 어떤 환자군이 우선 대상이 될지, 기존 치료와 어떻게 조합할지 고민할 수 있습니다.